Le dispositif de fin de traitement du cancer
Mis à jour le
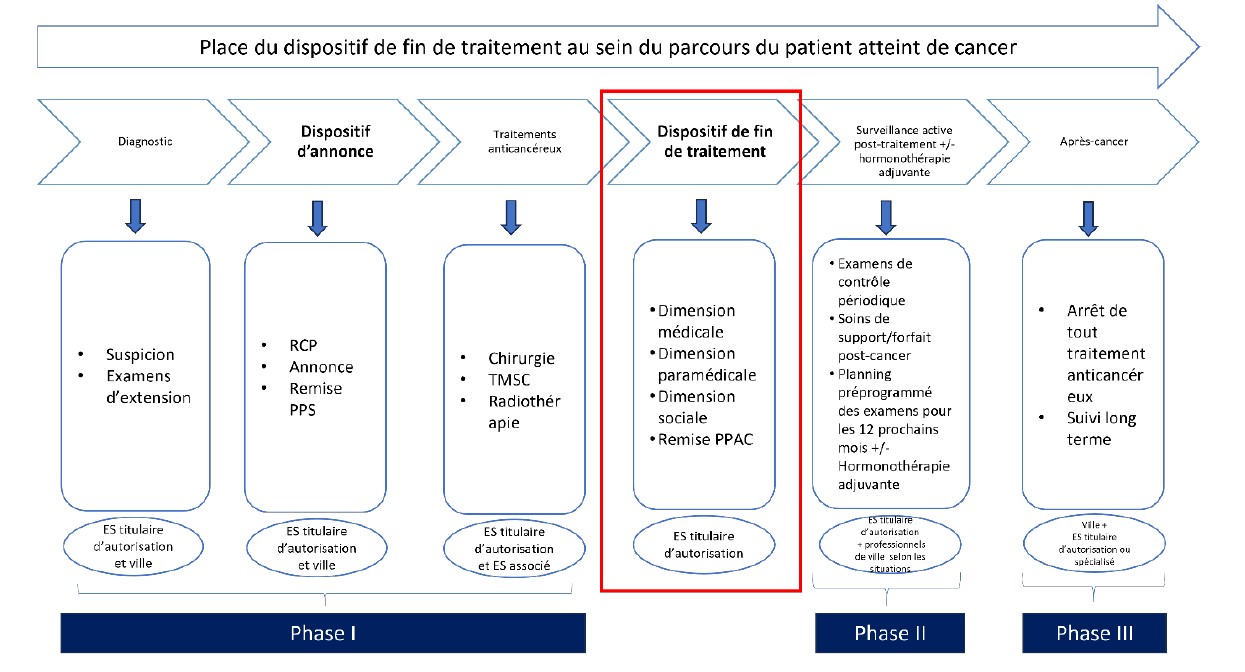
Le dispositif de fin de traitement du cancer est une nouvelle étape clé du parcours de soins des patients. Il marque la transition entre la fin des traitements anticancéreux (chirurgie, chimiothérapie, radiothérapie, hormonothérapie adjuvante) et la phase de suivi à long terme. En miroir du dispositif d’annonce, il propose aux patients des temps d’écoute, d’information et d’accompagnement autour de leurs besoins médicaux, paramédicaux et sociaux.
Il a pour objectif de sécuriser cette période charnière, souvent vécue comme un moment de fragilité, et d’améliorer la qualité de vie des patients dans l’après-cancer. Il s’inscrit dans la Stratégie décennale de lutte contre les cancers 2021-2030, action II-9.5 : « Mettre en place un dispositif de fin de traitement ».
Ce dispositif national concerne les professionnels exerçant au sein des établissements autorisés aux différentes modalités de traitement du cancer ainsi que les professionnels libéraux, notamment les médecins généralistes qui sont pleinement impliqués dans le suivi du patient dans le cadre du programme personnalisé de l’après-cancer (PPAC).
Quels sont les objectifs du dispositif de fin de traitement ?
Le dispositif de fin de traitement vise à :
- co-construire un programme personnalisé de l’après-cancer (PPAC), en lien avec le médecin traitant ;
- accompagner le patient dans la transition entre la fin des traitements et la vie après le cancer ;
- évaluer ses besoins médicaux, paramédicaux et sociaux ;
- prévenir et dépister les séquelles et effets secondaires tardifs ;
- préparer la surveillance post-traitement et la coordination du suivi en lien avec les professionnels de santé de ville ;
- orienter le patient vers les dispositifs d’aide et de réinsertion sociale.
Qui est concerné ?
Ce dispositif s’adresse à tous les patients ayant terminé leurs traitements anticancéreux, quel que soit leur âge, et à ceux qui continuent une hormonothérapie adjuvante.
Comment se déroule le dispositif ?
Le dispositif de fin de traitement est proposé entre 3 et 6 mois après la fin du dernier acte de traitement anticancéreux. Il comprend un ou plusieurs temps d’échanges dédiés au sein de la structure ayant assuré les soins. Quelles que soient les modalités organisationnelles, vous devez aborder trois dimensions avec le patient :
- Dimension médicale : bilan des traitements, plan de surveillance personnalisé, coordination pour le suivi en ville (avec le médecin traitant).
- Dimension paramédicale : identification et prévention des séquelles, évaluation de la qualité de vie, accompagnement psychologique, prévention des risques de seconds cancers, besoins en soins de support ou encore en éducation thérapeutique.
- Dimension sociale : aides sociales, accès aux droits et démarches liés à chaque situation, retour à l’emploi, orientation vers les dispositifs d’appui.
Dans la mesure du possible, une organisation dans une même unité de temps et de lieu est à privilégier.
À l’issue de ces temps dédiés, et selon ses souhaits et besoins, le patient dispose :
- du PPAC adapté à sa situation ;
- d’indications claires sur les prochains examens de surveillance à réaliser ;
- des modalités d’accès ainsi que des contacts des interlocuteurs pour ses démarches administratives ;
- d’ordonnances ou courriers de liaison pour l’organisation des différents soins (bilans psychologique, diététique, ou d’activité physique adaptée dans le cadre du parcours de soins global post cancer[1], autres soins de support, prise en soins des séquelles, kinésithérapie, etc.) ;
- de modalités d’appui à son projet de retour à la vie professionnelle.
Les spécificités des populations particulières
Certains patients ont des besoins spécifiques en fonction de leur âge ou de leur situation personnelle ou clinique particulière. Vous devez en discuter avec le patient et ses proches au cours des différents entretiens.
Le dispositif prend en compte :
Pour les enfants, adolescents et jeunes adultes,
- les besoins d’accompagnement de la famille ;
- l’importance du suivi à long terme (notamment la transition enfant/adulte) ;
- la reprise du calendrier vaccinal ;
- la réinsertion scolaire ou la formation professionnelle ;
- l’accompagnement à la santé sexuelle.
Pour les patients âgés de 75 ans et plus :
- l’organisation du retour à domicile ;
- les besoins renforcés en soins de support et de la fragilité ;
- l’organisation de la conciliation médicamenteuse ;
- l’organisation du lien avec les spécialistes de ville.
[1] Selon les règles définies par le décret du 22 décembre 2020